โรคพยาธิในช่องคลอด เป็นหนึ่งในโรคติดต่อทางเพศสัมพันธ์ที่พบได้บ่อยในผู้หญิง แต่ผู้ชายก็สามารถติดเชื้อได้เช่นกัน มักเกิดจากเชื้อปรสิตที่ชื่อว่า Trichomonas vaginalis การติดเชื้อนี้ไม่เพียงส่งผลกระทบต่อสุขภาพทางเพศ แต่ยังทำให้เกิดความไม่สบาย และอาจนำไปสู่ภาวะแทรกซ้อนหากไม่ได้รับการรักษาอย่างถูกต้อง

โรคพยาธิในช่องคลอด คืออะไร?
โรคพยาธิในช่องคลอด (Trichomoniasis) เกิดจากเชื้อปรสิต Trichomonas vaginalis ซึ่งสามารถติดต่อผ่านการมีเพศสัมพันธ์ โดยเชื้อจะอาศัยอยู่ในช่องคลอดของผู้หญิง และท่อปัสสาวะของผู้ชาย นอกจากนี้ ยังสามารถแพร่ผ่านการใช้ของใช้ส่วนตัวร่วมกันในบางกรณี แม้พบได้บ่อยในผู้หญิง แต่ผู้ชายที่ติดเชื้อก็มักไม่แสดงอาการ ทำให้เป็นพาหะในการแพร่เชื้อต่อได้
โรคพยาธิในช่องคลอด ติดได้อย่างไร?
- การมีเพศสัมพันธ์โดยไม่ป้องกัน ทั้งการมีเพศสัมพันธ์ทางช่องคลอด หรือทวารหนักกับผู้ที่ติดเชื้อ
- ใช้ของใช้ส่วนตัวร่วมกับผู้อื่น เช่น ผ้าเช็ดตัว กางเกงใน หรือของใช้ที่เปื้อนสารคัดหลั่ง
- การสัมผัสกับอุปกรณ์หรือของเล่นทางเพศ ที่ไม่ผ่านการทำความสะอาดอย่างถูกต้อง
อาการของโรคพยาธิในช่องคลอด
- คันในช่องคลอด หรือบริเวณอวัยวะเพศ เป็นอาการเริ่มต้นที่พบได้บ่อยที่สุดในผู้หญิง ผู้ติดเชื้อจะรู้สึก คันหรือแสบที่ช่องคลอด แคมปากช่องคลอด หรืออวัยวะเพศภายนอก ร่วมกับอาการระคายเคือง เช่น แสบเมื่อสัมผัสหรือเสียดสี อาจเกิดจากปฏิกิริยาของระบบภูมิคุ้มกันที่ตอบสนองต่อเชื้อพยาธิที่เข้ามาในร่างกาย ทำให้ผิวบริเวณนั้นเกิดการอักเสบ
- ตกขาวผิดปกติ ผู้หญิงที่ติดเชื้อมักมี ตกขาวมากกว่าปกติ โดยลักษณะของตกขาวจะมี สีเขียว เหลือง หรืออมเทา มีลักษณะเป็นฟอง และมีกลิ่นเหม็นคล้ายปลาเน่า (fishy odor) กลิ่นนี้มักจะแรงขึ้นหลังมีเพศสัมพันธ์ และเป็นสัญญาณที่ค่อนข้างจำเพาะเจาะจงของโรคพยาธิในช่องคลอด
- ปัสสาวะแสบขัด หรือรู้สึกเจ็บขณะปัสสาวะ เมื่อเชื้อพยาธิลุกลามไปยังท่อปัสสาวะ (urethra) จะทำให้เกิดการอักเสบ และระคายเคือง ส่งผลให้รู้สึกแสบ ปวด หรือขัดขณะปัสสาวะ ในบางรายอาจมีอาการคล้ายติดเชื้อทางเดินปัสสาวะ
- เจ็บปวดขณะมีเพศสัมพันธ์ (Dyspareunia) ผู้ป่วยบางรายอาจมีอาการเจ็บขณะมีเพศสัมพันธ์ เนื่องจาก เยื่อบุช่องคลอดเกิดการอักเสบ ระคายเคือง และมีความแห้ง หรือมีการหลั่งตกขาวจำนวนมากที่ผิดปกติ ซึ่งส่งผลกระทบต่อกิจกรรมทางเพศ
- อาการในผู้ชาย แม้ว่าผู้ชายมักจะไม่แสดงอาการใดๆ แต่ในบางรายอาจมีอาการได้ เช่น
- คันหรือรู้สึกแสบที่ปลายอวัยวะเพศ
- มีสารคัดหลั่งจากท่อปัสสาวะ
- แสบหรือปวดขณะปัสสาวะ
- รู้สึกไม่สบายบริเวณถุงอัณฑะหรืออัณฑะ
อาการเหล่านี้มักไม่ชัดเจน ทำให้ผู้ชายจำนวนมากไม่ทราบว่าตนเองเป็นพาหะ และยังสามารถแพร่เชื้อไปสู่คู่นอนได้
การรักษาโรคพยาธิในช่องคลอด
- การพบแพทย์เพื่อรับการวินิจฉัยที่ถูกต้อง การวินิจฉัยที่แม่นยำเป็นกุญแจสำคัญในการรักษาโรคนี้ โดยแพทย์จะเก็บ สารคัดหลั่งจากช่องคลอด (ในผู้หญิง) หรือ ปัสสาวะ (ในผู้ชาย) ไปตรวจในห้องปฏิบัติการ ซึ่งอาจใช้วิธี
- การตรวจด้วยกล้องจุลทรรศน์ (Microscopy) เพื่อตรวจหาพยาธิ Trichomonas
- การเพาะเชื้อ (Culture) หรือการตรวจด้วยเทคนิคทางอณูชีววิทยา เช่น NAAT (Nucleic Acid Amplification Test) ซึ่งมีความแม่นยำสูง การตรวจเหล่านี้จะช่วยยืนยันการติดเชื้อ และแยกโรคนี้ออกจากการติดเชื้อชนิดอื่น ๆ เช่น เชื้อรา แบคทีเรีย หรือหนองใน
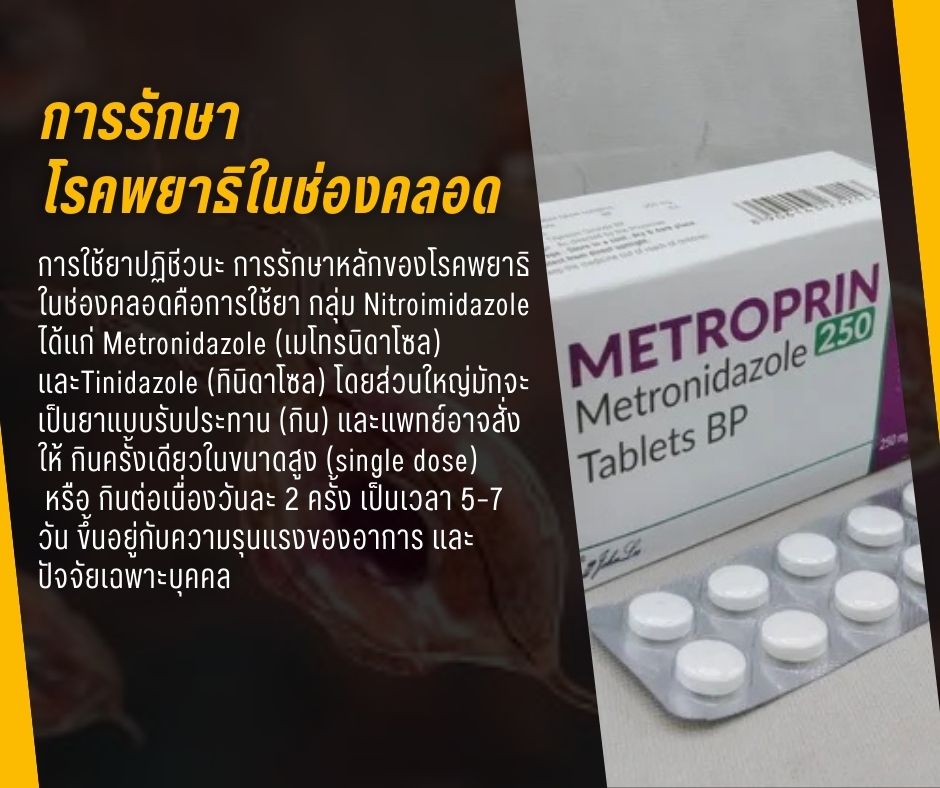
- การใช้ยาปฏิชีวนะ การรักษาหลักของโรคพยาธิในช่องคลอดคือการใช้ยา กลุ่ม Nitroimidazole ได้แก่ Metronidazole (เมโทรนิดาโซล) และTinidazole (ทินิดาโซล) โดยส่วนใหญ่มักจะเป็นยาแบบรับประทาน (กิน) และแพทย์อาจสั่งให้ กินครั้งเดียวในขนาดสูง (single dose)
หรือ กินต่อเนื่องวันละ 2 ครั้ง เป็นเวลา 5–7 วัน ขึ้นอยู่กับความรุนแรงของอาการ และปัจจัยเฉพาะบุคคล
ข้อควรระวัง ห้ามดื่มแอลกอฮอล์ระหว่างใช้ยา เพราะอาจทำให้เกิดผลข้างเคียงรุนแรง เช่น คลื่นไส้ อาเจียน หรือหัวใจเต้นผิดจังหวะ ต้องกินยาให้ครบตามที่แพทย์สั่ง แม้อาการจะดีขึ้นแล้วก็ตาม เพราะการหยุดยาเองจะเพิ่มความเสี่ยงในการดื้อยา และเกิดซ้ำ - หลีกเลี่ยงการมีเพศสัมพันธ์ระหว่างการรักษา การมีเพศสัมพันธ์ในระหว่างการรักษา อาจทำให้เชื้อไม่หายขาด เกิดการติดเชื้อซ้ำจากคู่นอน แพร่เชื้อไปสู่ผู้อื่น
คำแนะนำ ควรงดเว้นการมีเพศสัมพันธ์จนกว่าทั้งผู้ป่วย และคู่นอนจะได้รับการรักษาจนครบ และไม่มีอาการแล้ว - รักษาพร้อมกับคู่นอน แม้คู่นอนจะไม่มีอาการ ผู้ชายส่วนใหญ่มักไม่มีอาการของโรคนี้ แต่ยังสามารถแพร่เชื้อไปยังผู้อื่นได้ ดังนั้น คู่นอนทุกคนในช่วง 60 วันก่อนเริ่มมีอาการ ควรได้รับการตรวจ และรักษาพร้อมกัน หากไม่รักษาพร้อมกัน จะทำให้เกิด “วงจรติดเชื้อซ้ำ (ping-pong infection)” ซึ่งรักษายากขึ้น
- การติดตามผลหลังการรักษา แม้ผู้ป่วยจะไม่มีอาการแล้วก็ตาม แต่ควรมีการ ติดตามผลซ้ำหลังจากรักษาครบแล้วประมาณ 1 สัปดาห์ ถึง 3 เดือน เพื่อให้แน่ใจว่าเชื้อหายขาดแล้ว หากยังมีอาการ หรือมีอาการกลับมาอีก อาจต้องตรวจซ้ำ และใช้ยาชนิดอื่นที่มีประสิทธิภาพสูงขึ้น และสำหรับผู้หญิงตั้งครรภ์ ต้องแจ้งแพทย์เพื่อเลือกการรักษาที่ปลอดภัยต่อทารกในครรภ์
แนวทางปฏิบัติที่ควรทำร่วมกับการรักษา
| สิ่งที่ควรทำ | เหตุผล |
| ไปพบแพทย์ และตรวจวินิจฉัยอย่างถูกต้อง | เพื่อระบุเชื้อ และเลือกยาที่เหมาะสม |
| กินยาครบตามแพทย์สั่ง | เพื่อให้เชื้อหายขาด |
| งดเว้นเพศสัมพันธ์ชั่วคราว | ลดโอกาสการแพร่ และติดเชื้อซ้ำ |
| รักษาพร้อมกับคู่นอน | ป้องกันการติดเชื้อซ้ำ และการระบาด |
| ตรวจติดตามผลหลังรักษา | ยืนยันว่าเชื้อหายสนิท |
วิธีการป้องกันโรคพยาธิในช่องคลอด
- ใช้ถุงยางอนามัยทุกครั้งที่มีเพศสัมพันธ์ เพื่อลดความเสี่ยงในการติดเชื้อ
- หลีกเลี่ยงการใช้ของใช้ส่วนตัวร่วมกับผู้อื่น โดยเฉพาะผ้าเช็ดตัวหรือชุดชั้นใน
- ทำความสะอาดอุปกรณ์ และของเล่นทางเพศอย่างถูกวิธี หลังใช้งานทุกครั้ง
- ตรวจสุขภาพทางเพศอย่างสม่ำเสมอ ทุก 6 เดือน โดยเฉพาะผู้ที่มีความเสี่ยงสูง
อ่านบทความอื่น ๆ เพิ่มเติม
โรคพยาธิในช่องคลอดเป็นโรคที่สามารถป้องกัน และรักษาได้ หากมีความรู้ความเข้าใจที่ถูกต้อง การใช้ถุงยางอนามัย การหลีกเลี่ยงพฤติกรรมเสี่ยง และการตรวจสุขภาพทางเพศอย่างสม่ำเสมอ จะช่วยลดความเสี่ยงได้อย่างมาก หากสงสัยว่าติดเชื้อ ควรรีบพบแพทย์เพื่อรับการรักษาอย่างเหมาะสม และปลอดภัย เพื่อสุขภาพทางเพศที่ดี และความมั่นใจในทุกความสัมพันธ์
เอกสารอ้างอิง
- Centers for Disease Control and Prevention (CDC). Trichomoniasis – CDC STD Treatment Guidelines. [ออนไลน์] เข้าถึงได้จาก https://www.cdc.gov/std/treatment-guidelines/trichomoniasis.htm
- World Health Organization (WHO). Sexually transmitted infections (STIs): Key facts. [ออนไลน์] เข้าถึงได้จาก https://www.who.int/news-room/fact-sheets/detail/sexually-transmitted-infections-(stis)
- British Association for Sexual Health and HIV (BASHH). UK National Guideline for the Management of Trichomonas vaginalis 2014. [ออนไลน์] เข้าถึงได้จาก https://www.bashhguidelines.org/media/1064/tv-2014-uk-guideline-update.pdf
- กรมควบคุมโรค กระทรวงสาธารณสุข. พยาธิช่องคลอด โรคติดต่อทางเพศสัมพันธ์ที่รักษาได้. [ออนไลน์] เข้าถึงได้จาก https://ddc.moph.go.th/news/news_detail.php?news=25792&dept=97
- สถาบันวิจัยระบบสาธารณสุข (สวรส.). โรคติดต่อทางเพศสัมพันธ์: ความรู้เบื้องต้น. [ออนไลน์] เข้าถึงได้จาก https://www.hsri.or.th/researcher/research/new-release/detail/11832