ในระบบภูมิคุ้มกันที่แข็งแรง ร่างกายสามารถป้องกันตัวเองจากเชื้อโรคต่าง ๆ ที่อาจเข้าสู่ร่างกายได้ แต่สำหรับผู้ที่มีระบบภูมิคุ้มกันอ่อนแอหรือถูกกดภูมิคุ้มกัน เช่น ผู้ติดเชื้อเอชไอวี (HIV) หรือผู้ที่ได้รับยากดภูมิคุ้มกัน โรคติดเชื้อฉวยโอกาส อาจเป็นปัญหาที่ร้ายแรง การทำความเข้าใจเกี่ยวกับโรคติดเชื้อฉวยโอกาสตั้งแต่สาเหตุ อาการ ไปจนถึงวิธีการป้องกัน และรักษา เป็นสิ่งสำคัญที่จะช่วยลดความเสี่ยงต่อการเจ็บ
โรคติดเชื้อฉวยโอกาส คืออะไร?
โรคติดเชื้อฉวยโอกาส (Opportunistic Infections) คือ กลุ่มของโรคที่เกิดจากการติดเชื้อในร่างกายที่มีภูมิคุ้มกันอ่อนแอ หรือถูกกดภูมิคุ้มกันลงจนไม่สามารถต้านทานเชื้อโรคได้เหมือนปกติ โรคเหล่านี้มักพบในผู้ที่ติดเชื้อเอชไอวี (HIV) ซึ่งมีระดับภูมิคุ้มกันต่ำหรือผู้ที่ได้รับยากดภูมิคุ้มกัน เช่น ผู้ป่วยปลูกถ่ายอวัยวะหรือเคมีบำบัด
สาเหตุของโรคติดเชื้อฉวยโอกาส
โรคติดเชื้อฉวยโอกาสเกิดจากการติดเชื้อแบคทีเรีย ไวรัส เชื้อรา หรือปรสิตที่ปกติแล้วไม่ก่อให้เกิดอาการในคนที่มีระบบภูมิคุ้มกันแข็งแรง ตัวอย่างเชื้อที่พบบ่อย ได้แก่
- แบคทีเรีย: Mycobacterium tuberculosis (วัณโรค), Salmonella
- ไวรัส: Cytomegalovirus (CMV), Herpes simplex virus (HSV)
- เชื้อรา: Candida (เชื้อราที่ทำให้เกิดฝ้าขาวในช่องปาก), Cryptococcus
- ปรสิต: Toxoplasma gondii
ใครบ้างที่เสี่ยงต่อโรคติดเชื้อฉวยโอกาส?
ผู้ที่มีความเสี่ยงสูงต่อการติดเชื้อฉวยโอกาส ได้แก่
- ผู้ติดเชื้อเอชไอวี/เอดส์: โดยเฉพาะผู้ที่มี CD4 ต่ำกว่า 200 เซลล์/ลบ.มม.
- ผู้ป่วยที่ได้รับยากดภูมิคุ้มกัน: เช่น หลังปลูกถ่ายอวัยวะหรือเคมีบำบัด
- ผู้ป่วยเรื้อรัง: เช่น เบาหวาน โรคตับ โรคไต
- ผู้สูงอายุหรือเด็กเล็ก: เนื่องจากภูมิคุ้มกันอ่อนแอ
อาการของโรคติดเชื้อฉวยโอกาส
อาการของโรคติดเชื้อฉวยโอกาสขึ้นอยู่กับชนิดของเชื้อที่ก่อโรค และบริเวณที่เกิดการติดเชื้อ ตัวอย่างเช่น:
- การติดเชื้อในระบบทางเดินหายใจ เช่น ไอเรื้อรัง หายใจลำบาก มีไข้สูง
- การติดเชื้อในระบบประสาท เช่น ปวดศีรษะรุนแร อาการชักหรือหมดสติ
- การติดเชื้อในระบบทางเดินอาหาร เช่น ท้องเสียเรื้อรัง ปวดท้อง
- การติดเชื้อในช่องปาก และผิวหนัง เช่น ฝ้าขาวในช่องปาก ผื่นแดงหรือแผลเรื้อรัง
การวินิจฉัยโรคติดเชื้อฉวยโอกาส
แพทย์จะวินิจฉัยโรคติดเชื้อฉวยโอกาสจาก
- การซักประวัติ เพื่อประเมินความเสี่ยง เช่น การติดเชื้อเอชไอวีหรือการใช้ยากดภูมิคุ้มกัน
- การตรวจร่างกาย ตรวจหาสัญญาณของการติดเชื้อ
- การตรวจทางห้องปฏิบัติการ เช่น การตรวจเลือด ตรวจปัสสาวะ หรือการเพาะเชื้อ
- การตรวจพิเศษ เช่น เอกซเรย์ปอด การตรวจซีทีสแกน หรือการตัดชิ้นเนื้อเพื่อวินิจฉัย
วิธีรักษาโรคติดเชื้อฉวยโอกาส
- ยาต้านเชื้อ การรักษาจะขึ้นอยู่กับชนิดของเชื้อ เช่น ยาปฏิชีวนะสำหรับแบคทีเรีย ยาต้านไวรัส ยาต้านเชื้อรา หรือยาฆ่าปรสิต
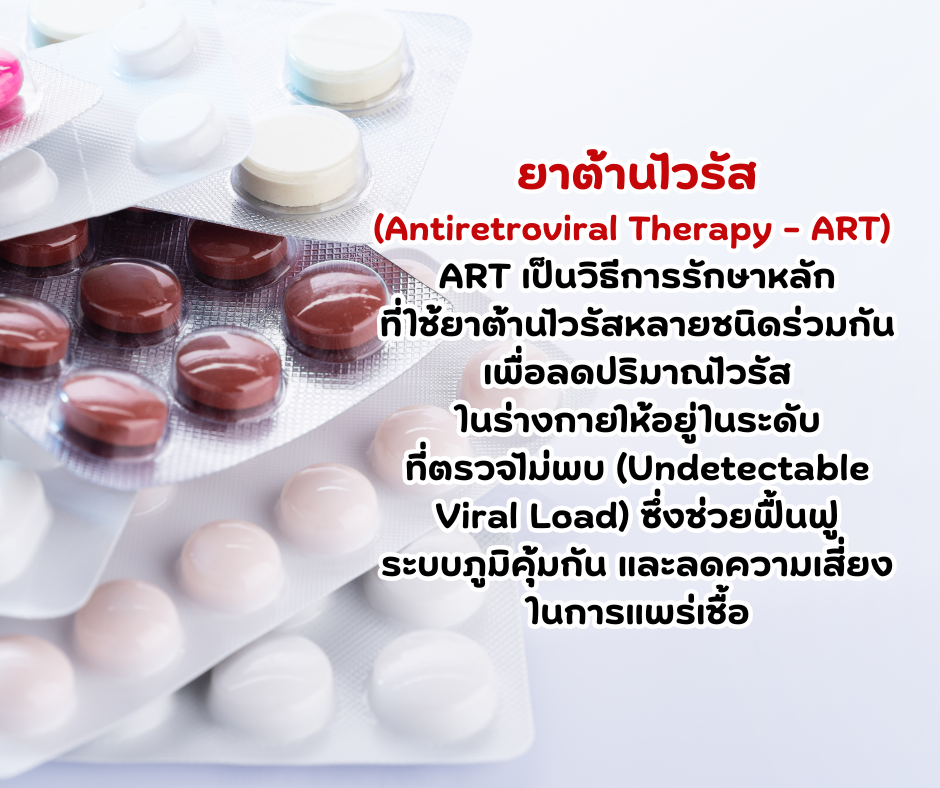
- การเสริมภูมิคุ้มกัน ในผู้ป่วยเอชไอวี การทานยาต้านไวรัส (ART) อย่างสม่ำเสมอจะช่วยเพิ่มภูมิคุ้มกันและลดความเสี่ยงของการติดเชื้อฉวยโอกาส
- การดูแลแบบประคับประคอง เช่น การให้น้ำเกลือ การดูแลอาหาร และการลดอาการเจ็บปวด
การป้องกันโรคติดเชื้อฉวยโอกาส
- เสริมสร้างภูมิคุ้มกัน เช่น รับประทานอาหารที่มีประโยชน์ พักผ่อนให้เพียงพอ และออกกำลังกายสม่ำเสมอ
- ป้องกันการติดเชื้อใช้ถุงยางอนามัยเมื่อมีเพศสัมพันธ์ หรือหลีกเลี่ยงการสัมผัสกับผู้ที่ป่วยหรือสัตว์ที่อาจเป็นพาหะของโรค
- รับวัคซีน เช่น วัคซีนป้องกันไวรัสตับอักเสบบี และวัคซีนไข้หวัดใหญ่
- การตรวจสุขภาพเป็นประจำ สำหรับผู้ติดเชื้อเอชไอวี ควรตรวจเลือดและรับยาต้านไวรัสอย่างสม่ำเสมอ
อ่านบทความอื่น ๆ เพิ่มเติม
- เอชไอวี คืออะไร? ทุกเรื่องที่คุณต้องรู้เพื่อชีวิตที่ปลอดภัย
- ตรวจเอชไอวี : ทำไมต้องตรวจ และตรวจได้ที่ไหนบ้าง?
โรคติดเชื้อฉวยโอกาสเป็นภาวะที่เกิดขึ้นเมื่อระบบภูมิคุ้มกันของร่างกายอ่อนแอ แม้จะเป็นโรคที่ดูร้ายแรง แต่สามารถป้องกันและรักษาได้หากมีการดูแลสุขภาพและปฏิบัติตามคำแนะนำของแพทย์อย่างเคร่งครัด ความเข้าใจและการป้องกันโรคติดเชื้อฉวยโอกาสจะช่วยเพิ่มคุณภาพชีวิตและลดความเสี่ยงของภาวะแทรกซ้อนที่อาจเกิดขึ้นได้