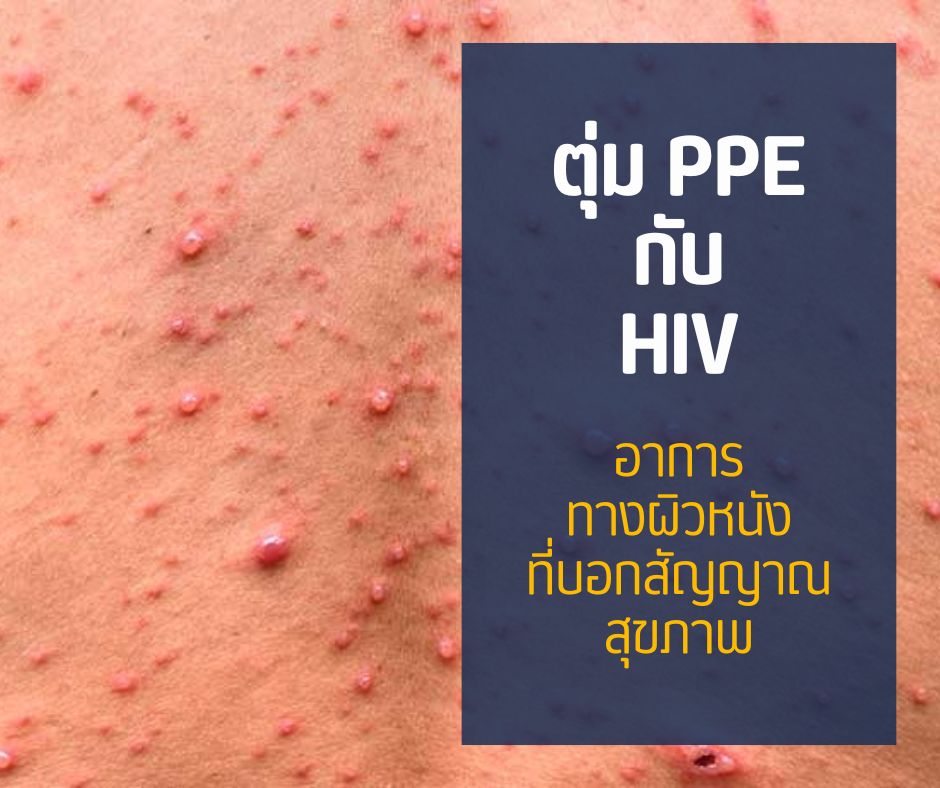
ตุ่ม PPE (Pruritic Papular Eruption) เป็นภาวะทางผิวหนังที่พบได้บ่อยในผู้ติดเชื้อ HIV ซึ่งเป็นหนึ่งในอาการที่สามารถใช้เป็นสัญญาณบ่งชี้ถึงภาวะภูมิคุ้มกันบกพร่อง ตุ่ม PPE มักมีลักษณะเป็นตุ่มแดง คัน และกระจายตัวไปทั่วร่างกาย โดยเฉพาะบริเวณแขน ขา และลำตัว อาการนี้สามารถเกิดขึ้นได้ในผู้ติดเชื้อ HIV ทุกระยะ แต่พบบ่อยขึ้นในผู้ที่มีระดับ CD4 ต่ำ
ตุ่ม PPE คืออะไร? และเกี่ยวข้องกับ HIV อย่างไร?
ตุ่ม PPE (Pruritic Papular Eruption) เป็นกลุ่มอาการทางผิวหนังที่พบได้บ่อยในผู้ติดเชื้อ HIV โดยเฉพาะในผู้ที่มีภูมิคุ้มกันต่ำหรือระดับ CD4 ต่ำกว่า 200 cells/mm³ อาการนี้เกิดจากการตอบสนองของร่างกายต่อการติดเชื้อไวรัส HIV และการอักเสบของผิวหนัง
ความเกี่ยวข้องระหว่างตุ่ม PPE กับ HIV
- เป็นสัญญาณของภาวะภูมิคุ้มกันบกพร่อง ผู้ที่มีภูมิคุ้มกันแข็งแรงมักไม่เกิดตุ่ม PPE ดังนั้นเมื่อพบอาการนี้ร่วมกับปัจจัยเสี่ยงอื่น ๆ ควรเข้ารับการตรวจ HIV ทันที
- เกี่ยวข้องกับระดับ CD4 ในร่างกาย ยิ่งระดับ CD4 ต่ำ โอกาสเกิดตุ่ม PPE จะสูงขึ้น เนื่องจากร่างกายสูญเสียความสามารถในการควบคุมการอักเสบ และป้องกันการติดเชื้อจากเชื้อโรคอื่น ๆ
- เป็นอาการที่พบได้บ่อยในผู้ติดเชื้อ HIV ทั่วโลก โดยเฉพาะในกลุ่มประเทศแถบแอฟริกาและเอเชียที่มีอัตราการติดเชื้อ HIV สูง
สาเหตุของตุ่ม PPE ในผู้ติดเชื้อ HIV
ปัจจัยหลักที่ทำให้เกิดตุ่ม PPE ในผู้ติดเชื้อ HIV ได้แก่
- ภาวะภูมิคุ้มกันบกพร่อง เมื่อร่างกายมีระดับ CD4 ต่ำ ระบบภูมิคุ้มกันจะไม่สามารถควบคุมการอักเสบของผิวหนังได้
- การตอบสนองของร่างกายต่อการติดเชื้อ HIV เพราะHIV สามารถกระตุ้นให้เกิดการอักเสบของผิวหนัง และทำให้เกิดตุ่ม PPE ได้
- การสัมผัสแสงแดด (Photosensitivity) ผู้ติดเชื้อ HIV มักมีผิวที่ไวต่อแสงแดด ซึ่งสามารถกระตุ้นให้เกิดตุ่ม PPE ได้
- การติดเชื้อจากแบคทีเรียหรือเชื้อรา ผู้ติดเชื้อ HIV มักมีแนวโน้มเกิดการติดเชื้อแทรกซ้อน ซึ่งอาจทำให้ตุ่ม PPE รุนแรงขึ้น
อาการของตุ่ม PPE ในผู้ติดเชื้อ HIV
อาการของตุ่ม PPE มีความชัดเจน และสามารถสังเกตได้ง่าย ซึ่งมักมีลักษณะดังนี้
อาการของตุ่ม PPE ในผู้ติดเชื้อ HIV มีลักษณะเฉพาะที่สามารถสังเกตได้ง่าย โดยมักเกิดขึ้นในผู้ที่มี ระดับ CD4 ต่ำ และมีภาวะภูมิคุ้มกันบกพร่อง
ลักษณะของตุ่ม PPE ในผู้ติดเชื้อ HIV
- ตุ่มแดงนูนขนาดเล็ก (Papular Lesions) เช่น ตุ่มมีขนาดเล็กประมาณ 1-5 มิลลิเมตร มีลักษณะเป็นตุ่มนูนหรือผื่นแดง ไม่เป็นตุ่มน้ำหรือมีหนอง
- คันรุนแรง (Pruritus) อาการคันเป็นอาการหลักที่พบได้เกือบทุกกรณี หรืออาการคันมักรุนแรง และทำให้เกิดความรำคาญ
- ตำแหน่งที่พบตุ่ม PPE บ่อย เช่น แขน ขา ลำตัว ไหล่ บางครั้งพบที่ใบหน้า แต่ไม่พบบริเวณฝ่ามือ และฝ่าเท้า
- เกิดขึ้นเรื้อรัง และเป็นซ้ำ อาการตุ่ม PPE มักเกิดขึ้นต่อเนื่อง และไม่หายไปเอง หากไม่ได้รับการรักษา HIV อาการจะรุนแรงขึ้น และมีจำนวนตุ่มเพิ่มขึ้น
- แผลที่เกิดจากการเกา เนื่องจากอาการคันรุนแรง ผู้ป่วยมักเกาตุ่มจนเกิดแผลถลอก อาจนำไปสู่การติดเชื้อแบคทีเรียแทรกซ้อน
- ไม่ตอบสนองต่อการรักษาทั่วไป ตุ่ม PPE ในผู้ติดเชื้อ HIV มักไม่ตอบสนองต่อยารักษาผื่นคันทั่วไป จำเป็นต้องรักษาที่ต้นเหตุโดยใช้ ยาต้านไวรัส HIV (ART)
หากพบอาการตุ่ม PPE ควรเข้ารับการตรวจ HIV และรับการรักษาโดยเร็วเพื่อลดความรุนแรงของอาการ และป้องกันภาวะแทรกซ้อนที่อาจเกิดขึ้น
วิธีการวินิจฉัยตุ่ม PPE ในผู้ติดเชื้อ HIV
การวินิจฉัยตุ่ม PPE ทำได้โดย
- การตรวจร่างกายโดยแพทย์ แพทย์จะตรวจลักษณะของตุ่ม และตำแหน่งที่เกิด
- การซักประวัติทางการแพทย์ ตรวจสอบว่าผู้ป่วยมีปัจจัยเสี่ยงต่อการติดเชื้อ HIV หรือไม่
- การตรวจระดับ CD4 หาก CD4 ต่ำกว่า 200 cells/mm³ มีโอกาสสูงที่ตุ่ม PPE จะเกี่ยวข้องกับ HIV
- การตรวจหาเชื้อ HIV หากผู้ป่วยยังไม่ทราบสถานะการติดเชื้อ HIV แพทย์อาจแนะนำให้ตรวจหาเชื้อ HIV ด้วย
การรักษาตุ่ม PPE ในผู้ติดเชื้อ HIV
เนื่องจากตุ่ม PPE เกิดจากภาวะภูมิคุ้มกันบกพร่อง การรักษาหลักจึงมุ่งเน้นไปที่การควบคุมระดับ HIV และการบรรเทาอาการคัน
- การรักษาด้วยยาต้านไวรัส (Antiretroviral Therapy – ART) การใช้ ยาต้านไวรัส HIV (ART) สามารถช่วยเพิ่มระดับ CD4 และลดอาการตุ่ม PPE ได้
- เมื่อภูมิคุ้มกันแข็งแรงขึ้น ตุ่ม PPE จะค่อย ๆ ลดลง และหายไป
- การใช้ยารักษาอาการคัน ได้แก่ ยาแก้แพ้ (Antihistamines) เช่น Loratadine, Cetirizine หรือ ครีมสเตียรอยด์ (Topical Steroids) เช่น Hydrocortisone, Betamethasone
- หลีกเลี่ยงแสงแดด การใช้ ครีมกันแดด (SPF 30 ขึ้นไป) สามารถช่วยลดอาการตุ่ม PPE ที่เกิดจากการสัมผัสแสงแดด
- การดูแลผิวพรรณ หลีกเลี่ยงการใช้สบู่ที่มีสารเคมีรุนแรง ใช้ ครีมบำรุงผิว (Moisturizer) เพื่อป้องกันผิวแห้ง
การป้องกันตุ่ม PPE ในผู้ติดเชื้อ HIV
การป้องกันตุ่มในผู้ติดเชื้อ HIV เป็นสิ่งสำคัญในการลดความรุนแรงของอาการคัน และป้องกันการเกิดภาวะแทรกซ้อนที่อาจเกิดขึ้น เช่น การติดเชื้อแบคทีเรีย และรอยแผลเป็นจากการเกา การดูแลตัวเองอย่างถูกต้องสามารถช่วยควบคุมอาการได้อย่างมีประสิทธิภาพ
- ใช้ยาต้านไวรัส HIV อย่างสม่ำเสมอ
- การรับประทานยาต้านไวรัส HIV (ART: Antiretroviral Therapy) เป็นสิ่งสำคัญที่สุด
- ยาต้านไวรัสช่วยเพิ่มระดับ CD4 และลดปริมาณไวรัสในร่างกาย ซึ่งช่วยลดอาการของตุ่ม PPE
- หากได้รับการรักษาอย่างต่อเนื่อง อาการตุ่ม PPE มักจะค่อย ๆ ดีขึ้นหรือหายไป
- ดูแลสุขภาพ และเสริมสร้างภูมิคุ้มกัน
- รับประทานอาหารที่มีคุณค่าทางโภชนาการ เช่น ผัก ผลไม้ โปรตีน และวิตามิน
- ออกกำลังกายอย่างเหมาะสม เพื่อเสริมสร้างระบบภูมิคุ้มกัน
- พักผ่อนให้เพียงพอ ลดความเครียด และหลีกเลี่ยงปัจจัยที่ทำให้ภูมิคุ้มกันอ่อนแอ
- ป้องกันการติดเชื้อร่วม เช่น แบคทีเรีย และเชื้อรา
- รักษาความสะอาดของร่างกายโดย อาบน้ำทุกวัน และใช้สบู่อ่อน ๆ ที่ไม่ก่อให้เกิดการระคายเคือง
- หลีกเลี่ยงการใช้ผลิตภัณฑ์ดูแลผิวที่มีสารเคมีแรง เช่น แอลกอฮอล์ หรือสารกันเสียที่อาจทำให้ผิวแห้ง และคันมากขึ้น
- หากมีตุ่ม PPE ควรใช้ครีมหรือยาทาสำหรับลดการอักเสบตามที่แพทย์แนะนำ
- หลีกเลี่ยงการเกาเพื่อลดโอกาสเกิดแผล และการติดเชื้อแทรกซ้อน
- อาการคันจากตุ่ม PPE อาจรุนแรงจนทำให้เกิดการเกา ซึ่งอาจนำไปสู่แผลเปิด และการติดเชื้อแบคทีเรีย
- ตัดเล็บให้สั้น และสะอาด เพื่อลดความเสี่ยงต่อการขีดข่วนและเกิดแผลลึก
- ใช้ครีมบำรุงผิว หรือยาสเตียรอยด์อ่อน ๆ เพื่อลดอาการคัน (ต้องปรึกษาแพทย์ก่อนใช้ยา)
- หลีกเลี่ยงแสงแดด และปัจจัยกระตุ้นอื่น ๆ
- แสงแดดสามารถทำให้ตุ่ม PPE รุนแรงขึ้น ควรหลีกเลี่ยงการออกแดดเป็นเวลานาน
- ใช้ครีมกันแดดที่เหมาะสำหรับผิวแพ้ง่าย และสวมเสื้อแขนยาวเมื่อต้องออกไปข้างนอก
- หลีกเลี่ยงการใช้ผลิตภัณฑ์ที่อาจก่อให้เกิดอาการแพ้ เช่น น้ำหอม โลชั่น หรือผงซักฟอกที่มีสารเคมีแรง
อ่านบทความอื่น ๆ เพิ่มเติม
- เอชไอวี คืออะไร? ทุกเรื่องที่คุณต้องรู้เพื่อชีวิตที่ปลอดภัย
- เคล็ดลับการใช้ยาต้านไวรัสเอชไอวี : ดูแลตัวเองให้สุขภาพดีอย่างยั่งยืน
ตุ่ม PPE เป็นอาการทางผิวหนังที่พบได้บ่อยในผู้ติดเชื้อ HIV โดยเฉพาะในผู้ที่มีระดับ CD4 ต่ำ แม้ว่าตุ่ม PPE จะไม่ใช่โรคร้ายแรง แต่เป็นสัญญาณที่บ่งชี้ว่าระบบภูมิคุ้มกันกำลังถูกทำลาย ดังนั้น การเริ่มใช้ยาต้านไวรัส HIV อย่างเหมาะสม การดูแลสุขภาพ และการใช้ยาเพื่อลดอาการคันสามารถช่วยควบคุมอาการตุ่ม PPE ได้ หากคุณมีอาการตุ่ม PPE หรือสงสัยว่าตนอาจติดเชื้อ HIV ควรรีบเข้ารับการตรวจสุขภาพ และปรึกษาแพทย์โดยเร็วที่สุด เพื่อให้ได้รับการดูแลที่เหมาะสม และมีสุขภาพที่ดีขึ้นในระยะยาว
เอกสารอ้างอิง
- Centers for Disease Control and Prevention (CDC). HIV and Skin Conditions: Pruritic Papular Eruption. [ออนไลน์] เข้าถึงได้จาก: https://www.cdc.gov/hiv/basics/livingwithhiv/skin-conditions.html
- World Health Organization (WHO). HIV/AIDS fact sheets and related conditions. [ออนไลน์] เข้าถึงได้จาก: https://www.who.int/news-room/fact-sheets/detail/hiv-aids
- UNAIDS. HIV and its impact on skin health: Understanding dermatological conditions associated with HIV. [ออนไลน์] เข้าถึงได้จาก: https://www.unaids.org/en/resources/fact-sheet
- สมาคมโรคติดเชื้อแห่งประเทศไทย. คู่มือสุขภาพสำหรับผู้ติดเชื้อ HIV: ตุ่ม PPE และโรคผิวหนังที่พบบ่อย. [ออนไลน์] เข้าถึงได้จาก: https://www.idstth.org/articles/hiv-skin-symptoms
- กรมควบคุมโรค กระทรวงสาธารณสุข. ความรู้เกี่ยวกับอาการทางผิวหนังในผู้ติดเชื้อ HIV. [ออนไลน์] เข้าถึงได้จาก: https://ddc.moph.go.th/diseaseinfo